Hier finden Sie einen Überblick über das Multiple Myelom (Plasmozytom): Beschreibung der Erkrankung, Krankheitszeichen (Symptome), Untersuchungsmethoden, Diagnose und aktuelle Therapien.
Beschreibung der Erkrankung
Der Begriff „Multiples Myelom“ bezeichnet eine bösartige Tumorerkrankung des Knochenmarks. Das Knochenmark ist für die Blutbildung verantwortlich, hier werden die weißen und roten Blutkörperchen und die Blutplättchen gebildet. Die Ausgangszelle des Multiplen Myeloms ist die Plasmazelle. Plasmazellen gehören zu den weißen Blutkörperchen und kommen im Knochenmark, aber auch in anderen Körpergeweben vor. Ihre Aufgabe ist die Produktion von Antikörpern (auch Immunglobuline genannt). Antikörper spielen eine wichtige Rolle im Immunsystem des Menschen, indem sie an der Abwehr von Viren, Bakterien und anderen Infektionserregern beteiligt sind.
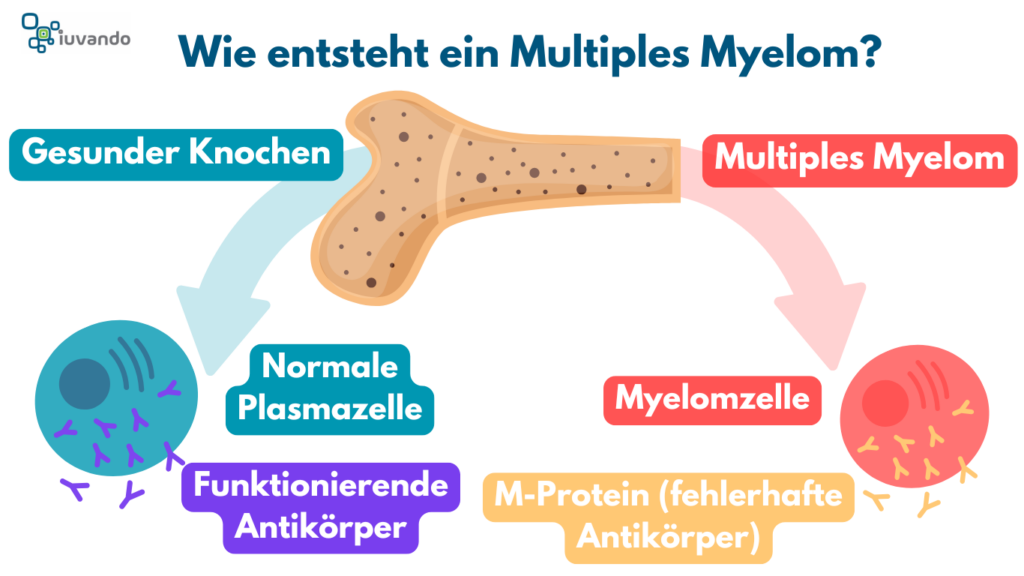
Beim Multiplen Myelom werden im Knochenmark veränderte Plasmazellen (Myelomzellen) gebildet. Im Gegensatz zu gesunden Plasmazellen produzieren diese nicht-funktionierende Antikörper, sogenannte M-Proteine.
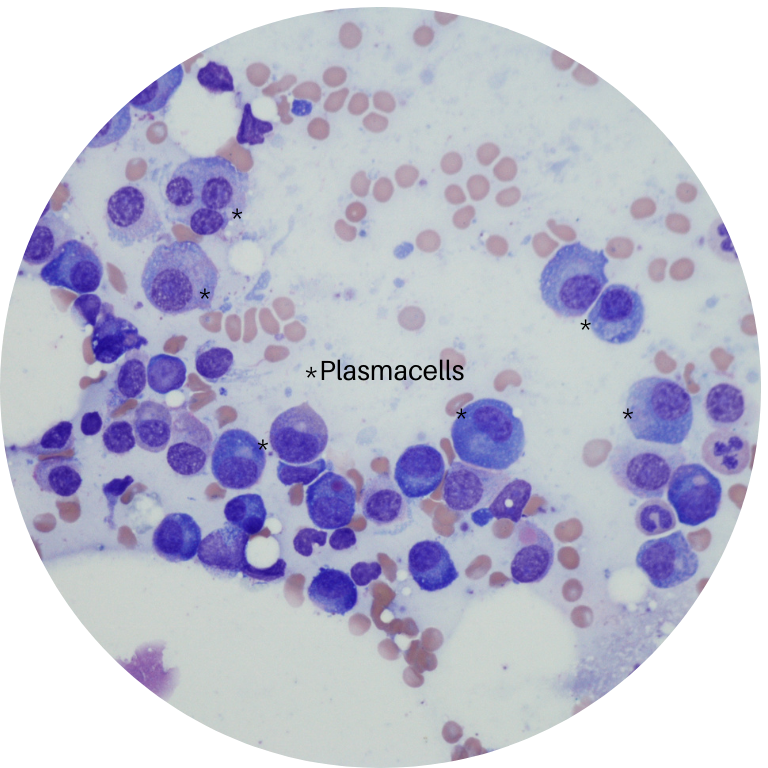
Knochenmark mit krankhaften Plasmazellen unter dem Mikroskop
Was passiert im Knochenmark, wenn ein Multiples Myelom vorliegt?
Durch die Vermehrung der bösartigen Plasmazellen im Knochenmark kann die normale Blutbild gestört werden. Bei PatientInnen mit Multiplen Myelom können zum Beispiel zu wenig rote Blutkörperchen gebildet werden. Dies führt dann häufig zu einer Blutarmut (einer sogenannten Anämie). Die bösartigen Plasmazellen verändern auch den Knochenstoffwechsel, es kommt zu einem vermehrten Knochenabbau. Dabei entstehen Defekte im Knochen (Auflösungszonen, sogenannte Osteolysen).
Wie verändern sich die Blutwerte beim Multiplen Myelom?
Häufig besteht eine Blutarmut (Anämie), der rote Blutfarbstoff (Hb-Wert) ist reduziert. Erfahren Sie mehr über Blutwerte bei Krebs unter diesem Link.
Die Plasmazellen des Multiplen Myeloms produzieren funktionlose Antikörper, diese bestehen aus Eiweiß. Durch die vermehrte Produktion der Antikörper kommt es zu einer Eiweißerhöhung im Blut, diese kann im Labor gemessen werden. Der Anteil an den Antikörpern des Multiplen Myeloms im Blut wird auch M-Gradient genannt. Teile des Antikörper, die sogenannten Leichtketten werden mit dem Urin ausgeschieden und können im Urin gemessen werden (Dies nennt man dann Bence-Jones-Proteinurie).
Durch die starke Eiweißerhöhung im Blut kann eine Nierenschädigung eintreten. In diesem Fall sind dann auch die Nierenwerte, wie zum Beispiel das Serum-Kreatinin und der Harnstoff erhöht.
Durch den vermehrten Knochenabbau steigen die Kalziumwerte im Blut an. Es kann zu stark erhöhten Kalziumwerten kommen, einer sogenannten Hyperkalziämie.
Erfahren Sie mehr über Laborwerte wie die Serum-Elektrophorese, das M-Protein & Co in unserem Blogbeitrag Blutwerte beim Multiplen Myelom
Welche Krankheitszeichen verursacht das Multiple Myelom?
Das Multiple Myelom kann viele Jahre ohne Krankheitszeichen verlaufen (asymptomatisch). Beschwerden treten häufig erst im fortgeschrittenen Stadium des Multiplen Myeloms auf. Bei der überwiegenden Mehrzahl der Patienten macht sich das Multiple Myelom durch Knochenschmerzen bemerkbar, am häufigsten Klagen die Betroffenen über Rückenschmerzen. In diesem Zusammenhang ist es wichtig zu wissen, dass zwar sehr viele Menschen über Rückenschmerzen klagen, diese aber nur in den seltensten Fällen auf eine Krebserkrankung mit Knochenbeteiligung zurückzuführen sind. Die häufigste Ursache für Rückenschmerzen sind “Verschleißerscheinungen“ (degenerative Veränderungen) des Bewegungsapparates. Daher vergeht zwischen dem Auftreten von Knochenschmerzen und der Diagnose einer Myelomerkrankung oft einige Zeit. Bei vielen PatientInnen wird zunächst eine Schmerztherapie (Tablettentherapie) eingeleitet oder versucht, durch Massagen oder Bewegungstherapie Linderung zu verschaffen. Häufig wird die Erkrankung erst erkannt, wenn weitere Krankheitszeichen, wie Blutarmut, Nierenfunktionsstörungen, Lähmungserscheinungen im Rahmen von Wirbelkörperbrüchen, erhöhte Kalziumwerte im Blut, oder auffällige Laborparameter auftreten.
Weitere Krankheitszeichen des Multiplen Myeloms sind neben Knochenschmerzen:
- Zeichen einer Blutarmut wie Abgeschlagenheit, Antriebslosigkeit, Luftnot bei Belastung oder Kopfschmerzen.
- Infektanfälligkeit mit häufig wiederkehrenden, hartnäckigen Infekten
- Zeichen einer Nierenfunktionsstörung wie Gewichtszunahme durch Flüssigkeitseinlagerungen im Körpergewebe (Ödeme)
- Zeichen einer erhöhten Kalziumkonzentration im Blut (Hyperkalziämie)
Immer wieder gibt es auch Patienten, bei denen die Erkrankung zufällig diagnostiziert wird, z.B. nachdem bei einer routinemäßigen Blutentnahme auffällige Laborwerte festgestellt wurden.
Die CRAB-Kriterien beim Multiplen Myelom beschreiben die Hauptmerkmale der Krankheit und helfen, sie zu diagnostizieren.
C – Calcium: Erhöhter Kalziumspiegel im Blut.
Manche Betroffene haben zu viel Kalzium im Blut, was durch die Freisetzung aus den Knochen entsteht. Das kann Symptome wie Müdigkeit, Verwirrung oder Übelkeit verursachen.
R – Renal Insufficiency: Eingeschränkte Nierenfunktion.
Die Nieren können durch Ablagerungen von Eiweiß oder durch den hohen Kalziumspiegel belastet werden, was zu Nierenproblemen führt.
A – Anemia: Blutarmut.
Das Knochenmark kann weniger rote Blutkörperchen produzieren, was zu Müdigkeit, Blässe und Schwäche führt.
B – Bone Lesions: Knochenschäden (Osteolysen).
Das Multiple Myelom greift die Knochen an und kann Löcher oder Schwächungen verursachen, was zu Schmerzen oder Brüchen führt.
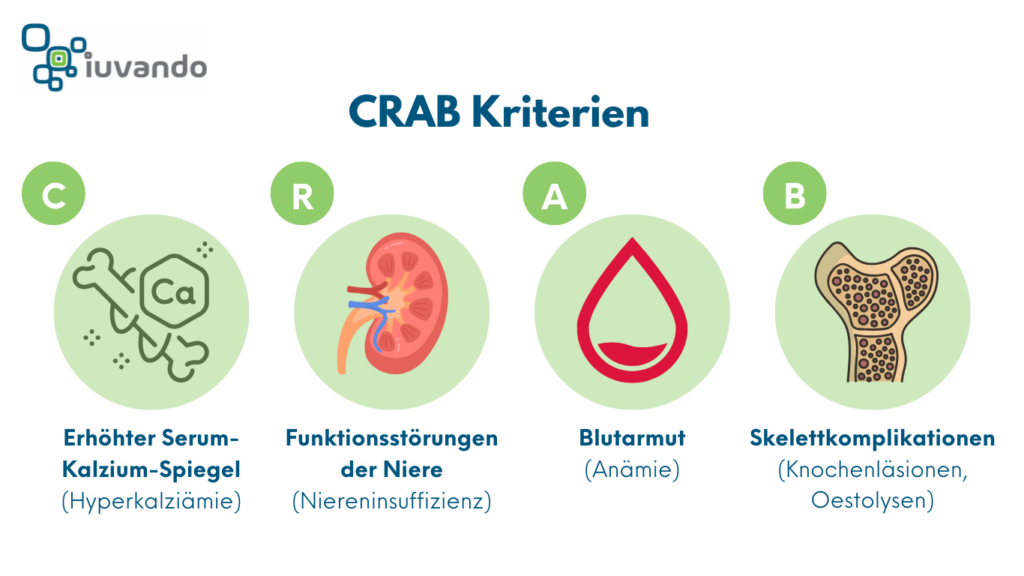
Endorganschäden beim Multiplen Myelom: Die CRAB-Kriterien
Welche Untersuchungsverfahren werden beim Multiplen Myelom eingesetzt?
Bei Verdacht auf ein Multiples Myelom sind verschiedene Untersuchungen notwendig: In der Regel erfolgt eine körperliche Untersuchung, es werden Laboruntersuchungen aus Blut und Urin durchgeführt und bildgebende Verfahren zur Beurteilung des Knochens (z.B. Computertomographie oder Kernspintomographie) eingesetzt. Zu guter Letzt ist eine Knochenmarkpunktion erforderlich.
Anamnese, körperliche Untersuchung, Laboruntersuchungen
In einem ausführlichen Gespräch schildern Sie der Ärztin oder dem Arzt Ihre Beschwerden und Vorerkrankungen. Es folgt eine körperliche Untersuchung und ihre Ärztin oder Arzt veranlasst eine Reihe von Blut- und Urinuntersuchungen.
Bildgebende Verfahren
Um Knochenveränderungen wie umschriebene Auflösungszonen (so genannte Osteolysen), Knochenbrüche oder eine generalisierte Verminderung der Knochensubstanz (wie bei der Osteoporose) zu erkennen, werden Röntgenaufnahmen, meist in Form einer Computertomographie (CT), von fast allen Knochen angefertigt. Für spezielle Fragestellungen kann auch eine Kernspintomographie (MRT) oder eine so genannte PET-Computertomographie (PET-CT) durchgeführt werden.
Knochenmarkpunktion
Die Entnahme von Knochenmark durch Punktion des Beckenknochens in örtlicher Betäubung ist immer notwendig, um einen Befall des Knochenmarks mit bösartigen Plasmazellen zu sichern. Aus dem Knochenmark können auch spezielle Untersuchungen wie die Zytogenetik durchgeführt werden. Bei dieser Untersuchung wird nach genetischen Veränderungen im Erbgut der bösartigen Plasmazellen gesucht. Bestimmte genetische Veränderungen fließen in die Abschätzung des Krankheitsverlaufs ein.
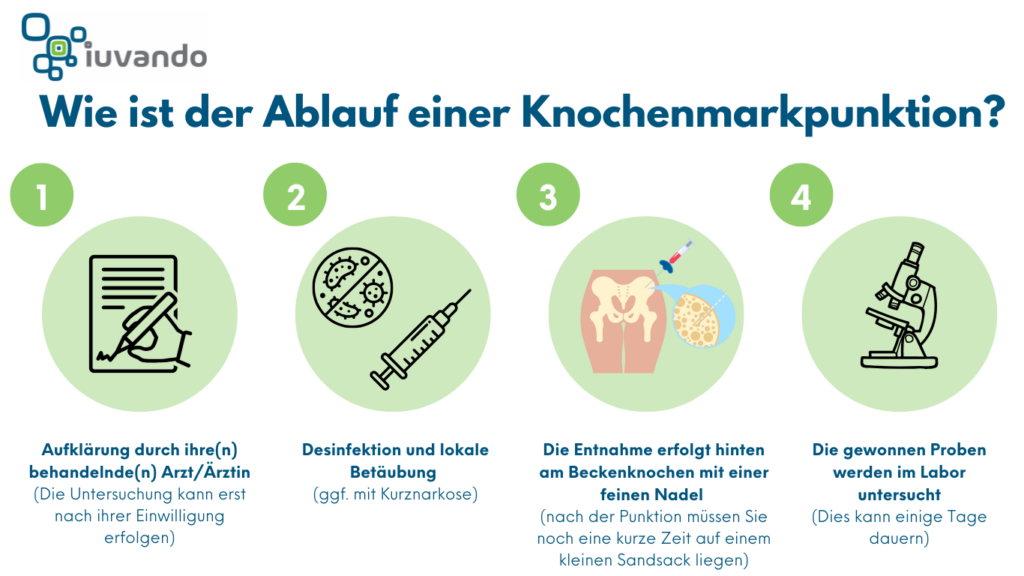
Schematische Darstellung vom Ablauf einer Knochenmarkpunktion.
Wann muss ein Multiples Myelom behandelt werden?
Für die Behandlung der PatientInnen sind folgende Einteilungen wichtig:
Liegt eine nicht behandlungsbedürftige Vorstufe des Multiplen Myeloms vor, eine so genannte monoklonale Gammopathie unklarer Signifikanz (MGUS). Viele PatientInnen im höheren Lebensalter haben eine MGUS, hieraus entwickelt sich jedoch nur bei einem kleinen Teil ein behandlungsbedürftiges Multiples Myelom.
Oder liegt bereits eine bösartige Plasmazellerkrankung (Multiples Myelom, Plasmozytom) vor? Ein Multiples Myelom kann symptomatisch sein, d.h. es liegen bereits Krankheitszeichen vor, oder asymptomatisch (ohne Krankheitszeichen). Liegt nur an einer Stelle des Körpers eine Plasmazellerkrankung vor (z.B. ist nur ein Knochen befallen), spricht man von einem Plasmozytom.
 Daraus ergeben sich auch die Therapieentscheidungen:
Daraus ergeben sich auch die Therapieentscheidungen:
- Beim MGUS ist keine Therapie notwendig.
- Beim asymptomatischen Multiplen Myelom ist eine Therapie nur erforderlich, wenn Risikofaktoren vorliegen, die das Auftreten von Symptomen vorhersagen (SliM-CRAB).
- Beim symptomatischen Multiplen Myelom ist eine Therapie notwendig (bei Vorliegen eines oder mehrerer CRAB-Kriterien, wie Hyperkalziämie, Nierenschädigung, Blutarmut (Anämie) oder eines Knochenbefalls.
- Beim Plasmozytom kann eine alleinige Strahlentherapie durchgeführt werden.

Ist mindestens ein CRAB-Kriterium nachweisbar wird eine Behandlung des Multiplen Myeloms empfohlen.
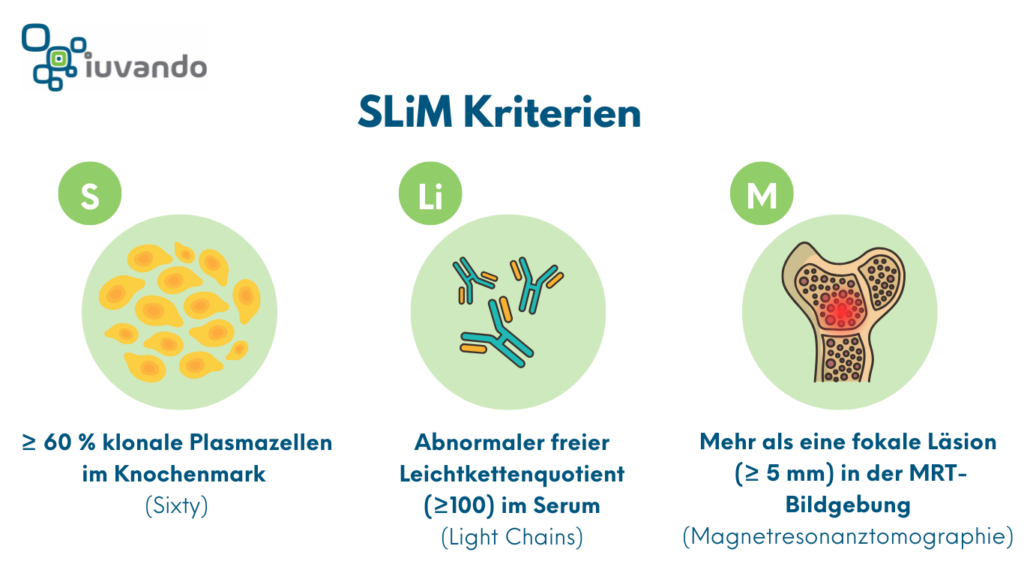
Die SLiM-Kriterien sind Biomarker bei deren Vorliegen eine baldige Organschädigung zu erwarten ist und daher wird auch dann eine Therapie des Multiplen Myeloms empfohlen.
Wann muss ein Multiples Myelom behandelt werden?
Die Behandlung eines Multiplen Myeloms wird empfohlen, wenn mindestens eines der SLiM-CRAB-Kriterien erfüllt ist. Ziel der Therapie ist es, die Symptome zu lindern, die Erkrankung zurückzudrängen und das Überleben der PatientInnen zu verlängern. Dabei wird immer die individuelle Lebenssituation des Patienten berücksichtigt.
Erfahren Sie mehr zu den SLiM-CRAB Kriterien in unserem Blogbeitrag.
Welche Prognosefaktoren und Stadieneinteilung gibt es beim Multiplen Myelom?
Beim Multiplen Myelom erfolgt die Einschätzung des Krankheitsverlaufs (Prognose) mit Hilfe des International Staging System (ISS).
Hier fließen Blutwerte (z.B. ß-2-Mikroglobulin, Albumin und Laktatdehydrogenase) sowie zytogenetische Befunde aus der Knochenmarkuntersuchung ein.
In die revidierte Version des Internationen Staging Systems (R-ISS) fließen auch die Ergebnisse der zytogenetischen Untersuchung mit ein.
Einteilung des R-ISS:
Stadium I
Beta-2-Mikroglobulin < 3,5 mg/l und
Serum-Albumin ≥ 3,5 g/dl und
Standardrisiko in der Zytogenetik und
Normale LDH-Werte
Stadium II
Weder Stadium I noch III
Stadium III
Beta-2-Mikroglobulin ≥ 5,5 mg/l
und
Hochrisikogene Zytogenetik (z. B. t(4;14), t(14;16), del(17p)) oder erhöhte LDH-Werte
Diese Einteilung liefert wertvolle Hinweise auf den zu erwartenden Krankheitsverlauf, steuert die Therapie jedoch bislang kaum. Eine Ausnahme bildet die Empfehlung zur Tandem-Transplantation bei Hochrisikopatienten.

Wie ist die Lebenserwartung beim Multiplen Myelom?
Dank neuer Therapieansätze, darunter zielgerichtete Medikamente und Immuntherapien, hat sich die Prognose des Multiplen Myeloms in den letzten Jahren deutlich verbessert:
Stadium I (R-ISS): Medianes Überleben von 8-10 Jahren
Stadium II (R-ISS): Medianes Überleben von 5-7 Jahren
Stadium III (R-ISS): Medianes Überleben von 3-5 Jahren
Diese Zahlen sind Richtwerte. Individuelle Faktoren wie Alter, allgemeiner Gesundheitszustand und Therapieansprechen spielen eine entscheidende Rolle.
Welche Behandlungsmöglichkeiten gibt es?
Die Behandlung richtet sich nach dem individuellen Krankheitsverlauf, dem Alter, der Fitness und der Begleiterkrankungen der PatientInnen.
PatientInnen die für eine Hochdosischemotherapie und autologe Stammzelltransplantation geeignet sind
Für jüngere und fitte PatientInnen besteht die Therapie aus einer Induktionsphase mit einer modernen Quadrupel-Therapie eines CD38 Antikörper (wie z.B. Daratumumab oder Isatuximab) mit einem IMiD (in der Regel Lenalidomid), einem Proteasom-Inhibitor (Bortezomib) und Dexamethason als Kortikosteroid.
Nach der Induktionsbehandlung wird in der Regel eine autologe Stammzelltransplantation empfohlen. Nach der erfolgreichen Stammzelltransplantation kann eine Konsolidierungstherapie mit den gleichen Substanzen der Induktionphase erfolgen oder je nach Verlauf auch direkt eine Erhaltungstherapie begonnen werden.
PatientInnen bei denen keine Hochdosischemotherapie und autologe Stammzelltransplantation geplant ist
Sollten PatientInnen aufgrund ihres hohen Alters oder aufgrund von zusätzlichen schweren Erkrankungen nicht für eine Hochdosischemotherapie geeignet sein, bestehen verschiedene Therapieoptionen. Diese richten sich nach dem individuellen Krankheitsverlauf. In der Regel kommt eine Kombination aus einem CD38-Antikörper mit Lenalidomid mit oder ohne Bortezomib und mit oder ohne Dexamethason zum Einsatz. Ein häufig eingesetzte Kombination ist z.B. Daratumumab-Lenalidomid-Dexamethason (Dara-Rd).
Es gibt heute also eine Vielzahl an Behandlungsmöglichkeiten, die individuell auf Ihre Erkrankung und Ihre Bedürfnisse abgestimmt werden können. Diese umfassen:
- Medikamentöse Therapien
- Hochdosischemotherapie mit Stammzelltransplantation
- Neue Immuntherapien
- Strahlentherapie
- Knochenstärkende Therapien
Die Kombination dieser Verfahren hat in den letzten Jahren die Behandlungsergebnisse deutlich verbessert.
Bei größeren Osteolysen im Knochen wird häufig eine lokale Bestrahlung empfohlen. Wichtig sind auch unterstützende Therapiemaßnahmen, wie zum Beispiel Physiotherapie und Knochen-stärkende Medikamte (Bisphosphonate)
Medikamentöse Therapien
Die Behandlung beginnt oft mit Medikamenten, die das Wachstum der Myelomzellen stoppen. Dazu gehören:
- Chemotherapie: Häufig eingesetzt bei Schmerzen oder drohenden Komplikationen. Ihr Einsatz ist jedoch durch neue Therapien seltener geworden.
- Neue Substanzen: Hierzu zählen immunmodulatorische Medikamente (z. B. Thalidomid, Lenalidomid und Pomalidomid), Proteasomen-Hemmer (z. B. Bortezomib) und monoklonale Antikörper (z. B. Daratumumab, Isatuximab und Elotuzumab). Diese haben die Behandlungsergebnisse deutlich verbessert.
Hochdosischemotherapie mit anschließender Transplantation eigener Stammzellen
Dieses Verfahren ist der Standard für PatientInnen unter 70 Jahren.
- Ablauf: Nach einer Hochdosis-Chemotherapie werden eigene Stammzellen zurückgeführt, um die Blutbildung zu fördern.
- Tandemtransplantation: In einigen Fällen kann die Behandlung nach drei Monaten wiederholt werden.
- Die autologe Stammzelltransplantation an sich wirkt nicht gegen das Multiple Myelom, ermöglicht aber überhaupt erst die sichere Durchführung der Hochdosis-Chemotherapie. Die eigenen Stammzellen beschleunigen die Erholung der Blutbildung nach Hochdosis-Chemotherapie.
Neue Immuntherapien
Bei Rückfällen oder schwer behandelbaren Fällen stehen moderne Therapien zur Verfügung:
- CAR T-Zell-Therapie: Eigene Immunzellen werden genetisch verändert, um Myelomzellen zu bekämpfen.
- Bispezifische Antikörper: Diese unterstützen das Immunsystem bei der Zerstörung der Krebszellen.
Aktuell untersuchen klinische Studien den Einsatz dieser neuen Immuntherapien (bispezfische Antikörper, CAR T-Zell Therapie) auch bei PatientInnen mit neu diagnostiziertem Multiplen Myelom. Weitere neue Substanzen und Therapieverfahren werden bei PatientInnen mit fortgeschritttenen Multiplen Myelom untersucht.
Strahlentherapie
Bei Schmerzen oder drohenden Knochenbrüchen hilft oft eine lokale Bestrahlung. Diese Therapie wird meist ambulant in mehreren Sitzungen durchgeführt.
Knochenstärkende Therapie
Um Knochenschmerzen zu lindern und Brüchen vorzubeugen, werden Medikamente wie Bisphosphonate oder Denosumab eingesetzt. Wichtig: Eine zahnärztliche Kontrolle vor der Behandlung ist notwendig, um Komplikationen zu vermeiden.
Fazit:
Die Behandlung des Multiplen Myeloms hat in den letzten Jahren enorme Fortschritte gemacht. Gemeinsam mit Ihren behandelnden Ärzten können Sie einen individuellen Therapieplan entwickeln, der optimal auf Ihre Situation abgestimmt ist.
Studienrecherche: Multiples Myelom Studien
Wenn Sie eine personalisierte Suche nach passenden Studien für Ihre Erkrankung wünschen, nehmen Sie bitte Kontakt auf. Die individuellen Merkmale Ihrer Erkrankung müssen Sie nicht selbst aus Ihren Arztberichten herauslesen – wir machen das für Sie.
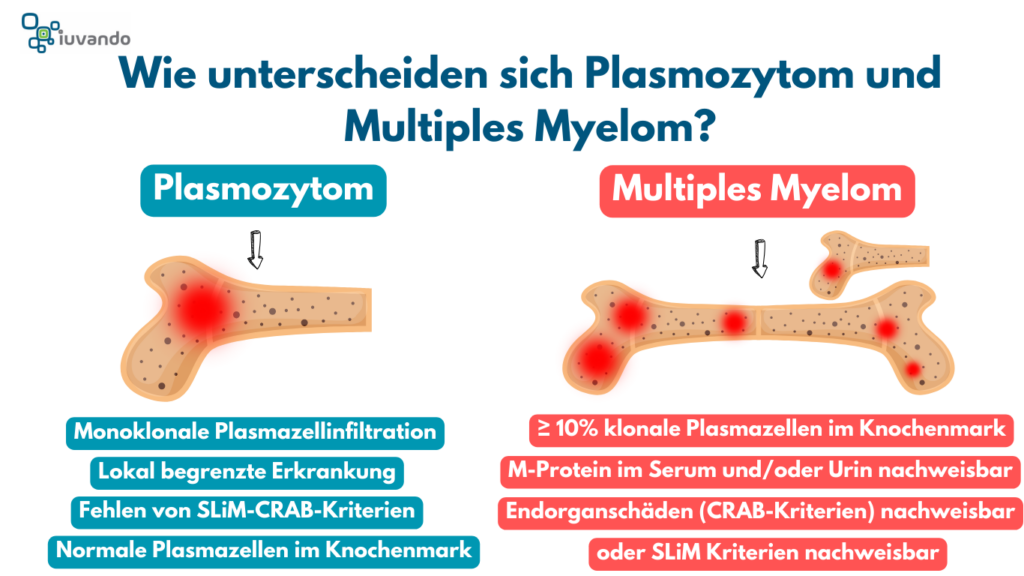
Was ist ein Plasmozytom und wie unterscheidet sich das Plasmozytom vom Multiplen Myelom?
Ein Plasmozytom ist eine lokal begrenzte Ansammlung von bösartigen Plasmazellen, die häufig im Knochen auftritt. Diese Tumore können jedoch auch in Weichgeweben (z. B. in den oberen Atemwegen) vorkommen. Das wichtigste Merkmal des Plasmozytoms ist, dass die Krankheit in der Regel auf eine einzelne Stelle begrenzt ist und keine systemische Ausbreitung zeigt.
Diagnostische Kriterien für ein Plasmozytom (laut IMWG):
- Monoklonale Plasmazellinfiltration: Bestätigung durch Biopsie des betroffenen Gewebes.
- Lokal begrenzte Erkrankung: Keine Hinweise auf systemische Plasmazellerkrankung.
- Fehlen von SLiM-CRAB-Kriterien: Keine Symptome wie Anämie, Niereninsuffizienz oder Knochenläsionen (außer der lokalen Tumorstelle).
- Normale Plasmazellen im Knochenmark: Der Anteil klonaler Plasmazellen im Knochenmark ist in der Regel unter 10 %.
Therapie des Plasmozytoms
- Strahlentherapie: Die präzise Strahlentherapie ist der Standard für solitäre Plasmozytome und erzielt häufig eine gute lokale Krankheitskontrolle.
- Chirurgische Entfernung: Bei extramedullären (außerhalb des Knochen gelegenen) Plasmozytomen kann eine Operation sinnvoll sein, insbesondere wenn sie gut zugänglich sind.
- Regelmäßige Nachsorge: Etwa 30-50 % der PatientInnen entwickeln im Verlauf ein Multiples Myelom. Daher ist eine engmaschige Kontrolle notwendig.
Prognose des Plasmozytoms
Die Prognose ist bei frühzeitiger Diagnose und lokal begrenzter Erkrankung gut. Allerdings besteht ein Risiko von 30-50 % für die Entwicklung eines Multiplen Myeloms
Wichtigste Unterschiede zwischen Plasmozytom und Multiplem Myelom
| Merkmal | Plasmozytom | Multiples Myelom |
|---|---|---|
| Erkrankungstyp | Lokal begrenzt | Systemisch |
| Klonale Plasmazellen | < 10 % im Knochenmark | ≥ 10 % im Knochenmark |
| SLiM-CRAB-Kriterien | Nicht vorhanden | Mindestens ein SLiM- oder CRAB-Kriterium |
| Therapieansatz | Lokale Therapie (Bestrahlung/OP) | Systemische Therapie |
| Prognose | Gute Prognose bei früher Diagnose; Risiko einer Progression zu MM (30-50 %) | Deutlich verbesserte Überlebenszeit durch neue Therapien, jedoch oft nicht heilbar |
Multiples Myelom: Häufige Fragen (FAQ) verständlich erklärt
Das Multiple Myelom ist eine komplexe Erkrankung, die viele Fragen aufwirft – von der Diagnose über die Behandlung bis hin zur Lebenserwartung. Wir beantworten die häufigsten Fragen von PatientInnen und Angehörigen zu Therapieoptionen, Prognose und neuen Entwicklungen.
1. Grundlagen des Multiplen Myeloms
Was ist ein Multiples Myelom?
Das Multiple Myelom ist eine Krebserkrankung der Plasmazellen im Knochenmark. Diese entarten und vermehren sich unkontrolliert, wodurch gesunde Blutzellen verdrängt werden.
Was löst ein Multiples Myelom aus?
Die genaue Ursachen sind weitgehend ungeklärt. Es gibt jedoch Risikofaktoren wie höheres Alter, genetische Veranlagung und bestimmte Umweltfaktoren.
Was sind typische Symptome beim Multiplen Myelom?
Das Multiple Myelom kann viele Jahre ohne Krankheitszeichen verlaufen (asymptomatisch). Die ersten Symptome des Multiplen Myeloms können vielfältig und unspezifisch sein.
Typische Symptome beim Multiplen Myelom sind:
-
Knochenschmerzen (oft im Rücken oder in den Rippen).
-
Müdigkeit, Schwäche (durch Blutarmut)
-
Erhöhte Infektanfälligkeit
-
Schäumender Urin, Wassereinlagerungen (durch Nierenschäden in Folge abgelagerter Eiweiße (Bence-Jones-Proteine)
2. Lebenserwartung und Prognose
Wie lange lebt man mit einem Multiplen Myelom?
Die Lebenserwartung hängt vom Krankheitsstadium und der Therapie ab. Dank neuer Behandlungen können viele PatientInnen 8–10 Jahre oder länger leben.
Kann man das Multiple Myelom besiegen?
Das Multiple Myelom gilt derzeit als nicht heilbar, doch enorme Fortschritte in der Forschung und Therapie haben die Behandlungsmöglichkeiten erheblich verbessert. Moderne Therapien wie Immuntherapien (z. B. CAR-T-Zell-Therapien, bispezifische Antikörper) und zielgerichtete Medikamente (wie zum Beispiel Antikörper-Wirkstoff-Konjugate) ermöglichen es, die Krankheit bei vielen Patienten über Jahre zu kontrollieren.
Einige Patienten erreichen durch intensive Behandlungsstrategien und das Erreichen einer anhaltenden MRD-Negativität eine sehr tiefe Remission. Experten diskutieren, ob dies langfristig einem funktionellen Heilungszustand gleichkommen könnte. Derzeit ist es jedoch nicht möglich, von einer vollständigen Heilung zu sprechen.
Wie hoch ist die Lebenserwartung beim Multiplen Myelom?
Die Prognose variiert je nach Risikogruppe (R-ISS-Stadium):
-
Stadium I: 8–10 Jahre
-
Stadium II: 5–7 Jahre
-
Stadium III: 3–5 Jahre
Was ist die häufigste Todesursache beim Multiplen Myelom?
Oft sind Infektionen, wie schwere Lungenentzündungen, oder Organversagen (z. B. Nierenversagen) die Haupttodesursachen.
Quellen
Onkopedia, S3-Leitlinie Multiples Myelom, Clinicaltrials, International Myeloma Foundation
Stand 11.11.2024

Erfahren Sie alle Behandlungsoptionen für Ihre individuelle Krebserkrankung
Nur wenn Sie alle Behandlungsoptionen kennen, können Sie eine gute Therapieentscheidung treffen – wir helfen Ihnen dabei.
✅ kostenlos ✅ unverbindlich ✅ deutschlandweit